Nimonia
| Pneumonia | |
|---|---|
| Mwainisho na taarifa za nje | |
| Kundi Maalumu | Pulmonology, infectious diseases |
| ICD-10 | J12., J13., J14., J15., J16., J17., J18., P23. |
| ICD-9 | 480-486, 770.0 |
| DiseasesDB | 10166 |
| MedlinePlus | 000145 |
| eMedicine | topic list |
| MeSH | D011014 |
Nimonia (kutoka Kiingereza "Pneumonia") ni hali ya kuvimba kwa pafu inayoathiri hasa vifuko vya hewa viitwavyo alveoli.[1][2] Husababishwa na maambukizi ya virusi au bakteria na kwa nadra kwa vimelea, baadhi ya dawa na magonjwa mengine kama ugonjwa wa kinga nafsia.[1]
Dalili hasa ni kikohozi, maumivu ya kifua, joto jingi mwilini na upumuaji mgumu. Vifaa vya utambuzi ni eksirei na ukuzaji wa vimelea vya makohozi.
Chanjo za kuzuia baadhi ya aina za nimonia zipo. Matibabu hutegemea kisababishi cha msingi. Nimonia inayotazamiwa ya bakteria hutibiwa kwa antibiotiki. Iwapo nimonia hiyo ni kali, mwathiriwa hulazwa hospitalini.
Kila mwaka, nimonia huathiri takriban watu milioni 450 ambao ni asilimia saba ya idadi kamili ya watu duniani na husababisha takriban vifo milioni 4 . Ingawa nimonia ilichukuliwa na William Osler katika karne ya 19 kuwa "nahodha wa visababishi vya vifo",[3] majilio ya tiba ya antibiotiki na chanjo katika karne ya20 yameendeleza kuongoka.[4]Hata hivyo katika nchi zinazostawi, na kwa wazee sana na wachanga sana na walio na wanaougua mara kwa mara, nimonia bado ndicho kisababishi kikuu cha vifo.[4][5]
Ishara and dalili
[hariri | hariri chanzo]| Kiwango cha kutokea kwa dalili[6] | |
|---|---|
| Dalili | Kiwango cha kutokea |
| Kikohozi | |
| Uchovu | |
| Kiwango cha juu cha joto | |
| Upungu wa pumzi | |
| maKohozi | |
| Maumivu ya kifua | |
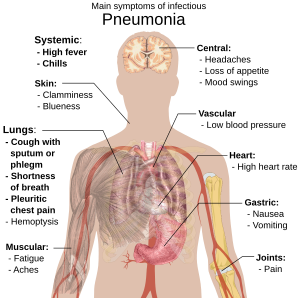
Watu walio na nimonia ya kuambukiza mara nyingi huwa na kikohozi chenye kohozi, joto jingi mwilini pamoja nabaridi inayotetemesha,upungufu wa pumzi, maumivu ya kifua makali wakati wa kuvuta pumzi, na ongezeko la kiwango cha kupumua.[7] Kwa wazee, ishara inayoonekana sana inaweza kuwa kuchanganyikiwa. Kwa watoto chini ya miaka mitano, ishara na dalili hasa ni joto jingi mwilini, kikohozi, upumuaji wa haraka au mgumu.[8]
Joto jingi mwilini si mahususi kabisa kwa sababu hutokea katika maradhi mengine mengi, na hali hii inaweza kukosa kwa walio na ugonjwa mkali sana auutapiamlo. Zaidi ya hayo, kikohozi hukosa mara nyingi kwa watoto wenye umri wa chini ya miezi miwili[8] Ishara na dalili zaidi kali ni:ngozi yenye rangi ya bluu kidogo, kiu kilichopungua, matukutiko, kutapika kunakoendelea, halijoto iliyopungua sana au iliyozidi sana, au kiwango kilichopungua cha fahamu.[8][9]
Visa vya nimonia ya bakteria na ya virusi hujitokeza kwa dalili sawa.[10] Visababishi vingine huhusishwa na sifa bainifu za kiafya zinazotokea sana bali zisizo maalum. Nimonia inayosababishwa na Legionella inaweza kutokea pamoja na maumivu ya fumbatio, kuhara, au kuchanganyikiwa,[11] ilhali nimonia inayosababishwa na Streptokokasi numoniae huhusishwa na makohozi yenye rangi ya kutu,[12] na nimonia inayosababishwa na Klebsiellainaweza kuwa na makohozi yenye damu ambayo mara nyingi huelezwa kama "jeli ya zambarau".[6] Makohozi yenye damu (yaitwayohemoptisisi) pia yanaweza kutokea katika kifua kikuu, nimonia isiyo na gram, usaha kwenye mapafu na aidha mara nyingi katikabronkitisi kali.[9] Nimonia ya maikoplasma inaweza kutokea kwa kuhusiana na kuvimba kwa tezi za shingo, maumivu ya jointi, au maambukizi kwenye sikio la kati.[9] Nimonia ya virusi hujitokeza sana kwa kukoroma kuliko nimonia ya bakteria.[10]
Visababishi
[hariri | hariri chanzo]
Nimonia hutokana hasa na maambukizi yanayosababishwa na bakteria au virusi na kwa viwango vidogo na kuvu naparasiti. Ingawa kuna zaidi ya aina 100 za ajenti za maambukizi zilizogunduliwa, ni chache tu zinahusika kwa vingi vya visa. Maambukizi yanayohusisha mchanganyiko wa virusi na bakteria yanaweza kutokea kwa hadi asilimia 45 ya maambukizi kwa watoto na asilimia 15 ya maambukizi kwa watu wazima.[4] Huenda ajenti inayosababisha isiweze kubainishwa katika takriban nusu ya visa licha ya kupima kwa makini.[13]
Wakati mwingine nenonimonia hutumika sana kwa ugonjwa wowote unaotokana na inflamesheni ya mapafu (inayosababishwa kwa mfano na magonjwa ya kinga nafsia, kuchomwa na kemikali au athari za dawa); hata hivyo kwa usahihi zaidi, inflamesheni hii huitwanimonitisi.[14][15] Ajenti zinazoambukiza zilikuwa zimegawanya kihistoria katika "za kawaida" na "zisizo kawaida" kwa msingi wa zilivyodhaniwa kujitokeza lakini ushahidi haujaunga mkono tofauti hii, kwa hivyo haitiliwi mkazo tena.[16]
Hali na visababishi vya hatari vinavyopelea nimonia ni: uvutaji, ukosefu wa kinga mwilini, ulevi ugonjwa sugu wa kufunga kwa mapafu, ugonjwa sugu wa figo, na ugonjwa wa ini.[9] Utumizi wa tiba zinazokandamiza asidi – kama vile kinza pampu ya protoni au H2 blockers- unahusishwa na ongezeko la hatari[17] ya nimonia. Uzee pia hupelekea nimonia.[9]
Bakteria
[hariri | hariri chanzo]Bakteria ndizo kisababishi kikuu cha nimonia iambukizayo katika jamii, ambapo Streptokokasi numoniae ilionekana kuhusika katika takriban asilimia 50 ya visa.[18][19] Bakteria zingine zinazohusika sana ni: Himofilasi influenzae katika asilimia 20, klamidofila numoniae katika asilimia 13, na Maikoplasma numoniae katika asilimia 3 ya visa;[18] Stafilokokasi aureasi; Moraksela kataralisi; Lejionela numofila na Basili isiyo na gram.[13] Aina kadhaa za maambukizi yanayokinza dawa yaliyo hapo juu yamezidi kutokea sana, yakiwemo Streptokokasi numoniae kinzani na stafilokokasi aureasi-kinzani kwa methicillin.[9]
Ueneaji wa vimelea huendelezwa visababishi vya hatari vinapokuwa.[13] Ulevi unahusiana naStreptokokasi numoniae, vimelea vya anerobi na Kifuakikuu cha maikobakteria; uvutaji huendeleza athari zaStreptokokasi numoniae, Himofilasi influenzae, Moraksela kataralisi, na Legionella numofila. Kutangamana na ndege kunahusiana na Klamidia sitasi; wanyama wa shambani na Kosiela baneti; aspiresheni ya vitu vya tumboni na vimelea vya anerobi; nayo faibrosi ya uvimbe na Seudomona erujinosa na Stafilokokasi aureasi.[13]Streptokokasi numoniae hutokea sana katika majira ya baridi,[13] na inapaswa kushukiwa kwa watu wanaopumua kiasi kikubwa cha vimelea vya anerobi.[9]
Virusi
[hariri | hariri chanzo]Kwa watu wazima, virusi huchangia takriban thuluthi moja[4] na kwa watoto taktiban asilimia 15 ya visa vya nimonia.[20] Ajenti zinazoshukiwa sana ni: virusi vya raino, virusi vya korona, virusi vya influenza,virusi vya kupumua vya sinsitia, virusi vya adeno, na [[virusi vya parainfluenza].[4][21] Virusi vya hepesi simpleksi havisababishi nimonia sana, isipokuwa kwa vikundi kama vile: watoto wachanga, watu walio na saratani, waliopokea ogani za mwili, na watu walio na majeraha makubwa ya moto.[22] Watu waliopokea ogani au wale ambao kwa njia nyingine miili yao imepoteza uwezo wa kujikinga na maradhi huwa na viwango vikubwa vya nimonia ya virusi vya kuvimba kwa seli`.[20][22] Walio na maambukizi ya virusi wanaweza kuambukizwa tena na bakteriaStreptokokasi numoniae, Stafilokokasi aureasi, au Himofilasi influenzae, hasa panapokuwa na matatizo mengine ya kiafya.[9][20] Virusi tofauti huzidi katika vipindi tofauti vya mwaka, kwa mfano katika msimu wa influenza, influenza inaweza kuchangia zaidi ya nusu ya visa vyote vya virusi.[20] Milipuko ya virusi vingine pia hutokea mara chache, vikiwemo virusi vya hanta na virusi vya korona.[20]
Kuvu
[hariri | hariri chanzo]Nimonia ya kuvu haitokei sana, lakini hutokea sana kwa watu wenye mfumo dhaifu wa kingamwili kutokana naUKIMWI, [dawa zinazozuia utendaji kazi wa kingamwili]], au matatizo mengine ya kiafya.[13][23] Mara nyingi husababishwa na Histoplasma capsulatum, blastomaisesi, Kryptokokasi niofomani, Numosisitisi jirovesi, na Koksidiodi imitisi. Histoplasmosisi hutokea sana katika Bonde la mto wa Mississippi, na koksidioidomikosi hutokea sana katika Kusini magharibi mwa Marekani.[13] Idadi ya visa imekuwa ikiongezeka katika nusu ya mwisho ya karne ya 20 kutokana na ongezeko la usafiri na viwango vya ukandamizaji kinga kwa watu.[23]
Parasiti
[hariri | hariri chanzo]Aina tofauti za parasiti zinaweza kuathiri mapafu, zikiwemo: Toxoplasma gondii, Strongiloidi stakoralisi,Minyoo mviringo, na Plasmodiamu malariae.[24] Vimelea hivi huingia mwilini kupitia mgusano wa moja kwa moja wa ngozi, kumeza au kupitia mdudu ambaye ni vekta.[24]Isipokuwa Paragonimasi westamani, parasiti nyingi haziathiri mapafu hasa, bali huhusisha mapafu baadaye baada ya sehemu zingine.[24] Parasiti zingine, hasa zile za jenera ya mnyoo wa Askaris naStrongiloidi huchochea mwitiko mkali wa esinofili, ambao unaweza kusababisha nimonia ya kiesinofili.[24] Katika maambukizi mengine, kama vile malaria, kuhusika kwa mapafu hutokana hasa na inflamesheni inayochochewa na saitokini.[24] Katika ulimwengu uliostawi, maambukizi haya hutokea sana kwa watu wanaorudi kutoka safarini au kwa wahamiaji. [24] Dunani kote, maambukizi haya hutokea sana kwa wasio na kingamwili.[25]
Yenye asili isiyojulikana
[hariri | hariri chanzo]Nimonia ya tishu za mapafu yenye asili isiyojulikana au nimonia isiyoambukiza[26] ni aina yaugonjwa wa mapafu unaosambaa. Nao ni: uharibikaji unaosambaa wa alveolasi, nimonia ya organizing, nimonia ya tishu za mapafu isiyo dhahiri, nimonia ya limfosaiti ya tishu za mapafu, nimonia ya kupukutika kwa tabaka la juu la tishu ya epithelia ya mapafu, ugonjwa wa kupumua wa bronkiolitisi wa tishu za mapafu, na nimonia ya kufanyika kunakoendelea kwa kovu kwenye tishu za mapafu.[27]
Pathofisiolojia
[hariri | hariri chanzo]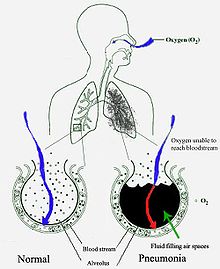
Mara nyingi nimonia huanza kama maambukizi ya sehemu ya juu ya mfumo wa upumuaji yanayoenea kwenye sehemu ya chini ya mfumo wa upumuaji.[28]
Ya virusi
[hariri | hariri chanzo]Virusi vinaweza kulifikia pafu kwa njia nyingi tofauti. Virusi vya kupumua vya sinsitia huenezwa hasa watu wanapogusa vitu vilivyoambukizwa na kisha waguse macho au pua zao.[20]Maambukizi mengine ya virusi hutokea matone kwenye hewa yaliyoambukizwa yakivutwa ndani hadi mapafuni kupitia kinywani au puani.[9]Virusi vinapofika kwenye sehemu ya juu ya njia ya hewa, vinaweza kwenda hadi kwa mapafu ambapo huvamia seli kwenye kuta za njia za hewa, alveoli au parenkaima za mapafu.[20] Virusi vingine kama vya ukambi na hepesi simpleksi vinaweza kufika kwa mapafu kupitia kwa damu.[29] Uvamizi wa virusi hivi kwa mapafu unaweza kusababisha viwango tofauti vya vifo vya seli.[20] Mfumo wa kingamwili ukijaribu kuitika kwa maambukizi haya, uharibifu zaidi wa mapafu unaweza kutokea.[20] Seli nyeupe za damu, hasa seli za mononuklea, kwa kawaida husababisha inflamesheni hii.[29] Pamoja na kuharibu mapafu, virusi vingi huathiri ogani zingine wakati huo huo na kukatiza shughuli zingine za mwilini. Virusi pia huufanya mwili kuwa mwepesi wa kuathiriwa na maambukizi ya bakteria; kwa njia hii nimonia ya bakteria inaweza kutokea kama ugonjwa ambatani[21]
Ya bakteria
[hariri | hariri chanzo]Bakteria nyingi huingia kwa mapafu kupitia Aspiresheni ndogo ndogo za vimelea vinavyoishi katika koo au pua.[9] Nusu ya watu wenye afya huwa na asipiresheni hizi wanapolala.[16] Ijapokuwa koo huwa na bakteria kila wakati, zenye uwezo wa kuambukiza huishi hapo nyakati fulani tu na katika hali fulani.[16] Aina chache za bakteria kama maikobkteria ya kifua kikuu na Legionella numofila hufika kwenye mapafu kwa matone madogo ya hewani yaliyoambukizwa .[9] Bakteria zinaweza pia kuenea kupitia kwa damu.[10] Zinapofika mapafuni, zinaweza kuvamia nafasi zilizo kati ya seli na kati ya alveoli, ambapo makrofeji na nutrofili (seli nyeupe za damu zinazolinda) hujaribu kuzilemaza.[30] Nutrofili pia hutoa sitokini, na kusababisha uamsho wa kijumla wa mfumo wa kingamwili.[31] Hii ndiyo inayosababisha joto jingi mwilini, kutetemeka, na uchovu unaoshuhudiwa katika nimonia ya bakteria.[31] Nutrofili, bakteria, na viowevu kutoka kwa mishipa ya damu iliyo karibu hujaa katika alveoli na kusababisha konsolidesheni ionekanayo kwa eksirei ya kifua.[32]
Utambuzi
[hariri | hariri chanzo] |
|
| Problems listening to this file? See media help. | |
Nimonia hutambuliwa hasa kwa msingi wa mchanganyiko wa ishara zinazoonekana na kwa eksirei ya kifua.[33]Hata hivyo, inaweza kuwa vigumu kudhibitisha kisababishi hasa, kwa sababu hakuna kipimo mahususi kinachoweza kutofautisha kati ya nimonia itokanayo na bakteria na isiyotokana na bakteria.[4][33] Shirika La Afya Duniani limefafanua kiafya nimonia ya watoto kwa msingi wa kikohozi au upumuaji mgumu na kiwango cha haraka cha kupumua, kujivuta ndani kwa kifua, au kiwango kilichopungua cha fahamu.[34] Kiwango cha haraka cha kupumua hufafanuliwa kama zaidi ya pumzi 60 kwa kila dakika kwa watoto chini ya umri wa miezi 2, pumzi 50 kwa dakika kwa watoto wa umri wa miezi 2 hadi mwaka 1, au zaidi ya pumzi 40 kwa dakika kwa watoto wa umri wa mwaka 1 hadi miaka 5.[34] Kwa watoto, kiwango kilichoongezeka cha kupumua na kujivuta ndani kwa sehemu ya chini ya kifua ni vyepesi kuhisi kuliko kusikiza milio ya kifua kwa stethoskopu.[8]
Kwa watu wazima, uchunguzi hauhitajiki katika visa visivyo vikali[35]: kuna hatari ndogo sana ya nimonia iwapo ishara muhimu zote na oskalitesheni ni za kawaida.[36]
Kwa watu wanaohitaji kulazwa hospitalini, oksimetiri ya mpwito wa ateri, radiografia ya kifua na vipimo vya damu—vikiwemo hesabu kamili ya damu, elektroliti za seramu, kiwango cha protini inayoathiri C na hata vipimo vya utendaji kazi wa ini—vimependekezwa.[35] Utambuzi wa maradhi mithili ya influenza unaweza kufanywa kwa msingi wa ishara na dalili; hata hivyo, udhibitishaji wa maambukizi ya influenza huhitaji kupima.[37] Kwa hivyo, matibabu mara nyingi hutegemea kuwepo kwa influenza katika jamii au kipimo cha haraka cha influenza.[37]
Uchunguzi wa mwili
[hariri | hariri chanzo]Uchunguzi wa mwili wakati mwingine unaweza kuonyesha shinikizo la chini la damu, udundaji wa kasi wa moyo kuliko kawaida au kiwango cha juu sana cha oksijeni kidogo.[9] Kiwango cha kupumua kinaweza kuwa haraka kuliko kawaida na hii inaweza kutokea siku moja au mbili kabla ya ishara zingine.[9][16] Kipimo cha kifua kinaweza kuwa cha kawaida lakini kionyeshe upanukaji uliopungua wa kifua kwenye upande ulioathiriwa. Sauti kali za pumuzi kutoka kwa njia kubwa za hewa zinazopitishwa kwenye pafu lililovimba huitwa upumuaji wa bronkioli, na husikika kwa oskalitesheni kwa stethoskopu.[9] milio (miparuzo) inaweza kusikika kwenye sehemu iliyoathiriwa wakati wa uvutaji pumzi.[9] ugongaji unaweza kutoa sauti iliyofifia kwenye pafu lililoathiriwa, na rizonansi ya sauti iliyoongezeka badala ya iliyopungua hutofautisha nimonia na efusheni ya plura.[7]
Upigaji picha
[hariri | hariri chanzo]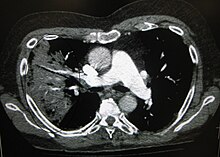
Radiografu ya kifua hutumiwa mara kwa mara kwa utambuzi.[8] Kwa watu walio na ugonjwa usio mkali, upigaji picha huhitajika kwa wale tu walio na uwezekano wa kupata matatizo, wale ambao hawajapata nafuu bada ya matibabu, au wale ambao kisababishi hakijulikani.[8][35] Iwapo mtu ni mgonjwa kiasi kwamba anahitaji kulazwa hospitalini, radiografu ya kifua imependekezwa.[35] Matokeo hayalingani na ukali wa ugonjwa kila wakati na hayatofautishi kikamilifu kati ya maambuki ya bakteria na ya virusi.[8]
Nimonia inavyoonyeshwa kwa eksirei inaweza kuainishwa kama nimonia ya lobu, nimonia ya bronko, na nimonia ya tishu za mapafu.[38] Nimonia isababishwayo na backeria, inayoambukiza kwa jamii huonyesha konsolidesheni ya pafu ya moja ya lobu ya vipande vya pafu inayojulikana kama nimonia ya lobu.[18]Hata hivyo, matokeo yanaweza kuwa tofauti, na mitindo mingine hutokea sana katika aina zingine za nimonia.[18] Nimonia ya aspiresheni inaweza kujitokeza na hali ya kutopitisha mwanga kwenye pande zote mbili hasa kwenye sehemu ya chini ya mapafu na upande wa kulia.[18] Radiografu za nimonia ya virusi zinaweza kuonekana kuwa kawaida, zimepanuka zaidi, zina sehemu za madoa pande zote mbili, au zinajitokeza sawa na nimonia ya bakteria yenye konsolidesheni ya lobu. [18] Huenda matokeo ya radiolojia yasiwepo mwanzoni mwa ugonjwa huo hasa kukiwa na ukosefu wa maji mwilini; au huenda ikawa vigumu kufasiliwa kwa wale walio na unene sana, au historia ya ugonjwa wa mapafu.[9] Picha za kuchanganua zinaweza kutoa habari zaidi katika visa visivyo dhahiri.[18]
Mikrobiolojia
[hariri | hariri chanzo]Kwa wagonjwa wanaotibiwa katika jamii, kutambua ajenti inayosababisha hugharimu sana na hakubadilishi matibabu.[8] Kwa watu wasiopata nafuu baada ya matibabu, ukuzaji wa vimelea vya makohozi unafaa kuzingatiwa, na ukuzaji wa maikobakteria za Kifuakikuu unafaa kufanywa kwa watu walio na kikohozi sugu chenye makohozi .[35] Kupimwa kwa vimelea vingine mahususi kunaweza kupendekezwa wakati wa milipuko ya maradhi kwa mujibu wa afya ya umma.[35] Kwa wale waliolazwa hospitalini kutokana na ugonjwa mkali, ukuzaji wa vimelea vya makohozi na vya damu umependekezwa,[35] na vile vile kupima mkojo kwa antijeni za Legionella na Streptokokasi.[39] Maambukizi ya virusi yanaweza kudhibitishwa kupitia ugunduzi wa virusi au antijeni zake kwa kukuza vimelea au tishu au kipimo cha msururu wa athari za polima, miongoni mwa mbinu zingine.[4] Ajenti inayosababisha hali hii hubainishwa katika asilimia 15 tu ya visa kwa vipimo vya mara kwa mara vya mikrobiolojia.[7]
Uainishaji
[hariri | hariri chanzo]Nimonitisi ni inflamesheni ya pafu; nimonia ni nimonitisi, huwa kutokana na maambukizi lakini wakati mwingine huwa isiyo ya kuambukiza iliyo na hali zaidi ya konsolidesheni ya mapafu.[40]Nimonia mara nyingi huainishwa kulingana na ilipopatikana au jinsi ilivyopatikana: inayopatikana kwa jamii,aspiresheni, inayohusiana na huduma za afya, inayoambukiza hospitalini, na nimonia inayohusiana na chombo cha kupitisha hewa.[18] Pia inaweza kuainishwa kulingana na sehemu ya pafu iliyoathiriwa: nimonia ya lobu, nimonia ya bronkasi na nimonia kali ya tishu za mapafu;[18] au kulingana na kimelea kinachosababisha.[41] Nimonia kwa watoto inaweza pia kuainishwa kulingana na ishara na dalili kama isiyo kali, kali, au kali sana.[42]
Utambuzi tofauti
[hariri | hariri chanzo]Magonjwa kadhaa yanaweza kujitokeza kwa ishara na dalili sawa na za nimonia kama: ugonjwa sugu wa kufunga kwa mapafu, pumu, edema ya mapafu, bronkektasisi, saratani ya mapafu, na emboli ya mapafu.[7] Tofauti na nimonia, pumu na ugonjwa sugu wa kufunga kwa mapafu hujitokeza hasa kwa mkoromo, edema ya mapafu hujitokeza kwa elektrokadiogramu isiyo ya kawaida, saratani na bronkektasisi hujitokeza kwa kikohozi cha kipindi kirefu, na emboli ya mapafu hujitokeza kwa mauvimu makali ya mwanzo ya kifua na upungufu wa pumzi.[7]
Uzuiaji
[hariri | hariri chanzo]Uzuiaji huhusisha uchanjaji, hatua za kimazingira na matibabu yafaayo ya matatizo mengine ya kiafya.[8] Huaminika kuwa kama hatua zinazofaa za uzuiaji zingekuwa zimeanzishwa kote ulimwenguni, vifo vya watoto vinaweza kupunguzwa kwa 400,000 na kama matibabu yafaayo yangepatikana kwa wote, vifo vya utotoni vinaweza kupunguzwa kwa vifo 600,000 zaidi.[10]
Uchanjaji
[hariri | hariri chanzo]Uchanjaji huzuia dhidi ya nimonia fulani za bakteria na za virusi kwa watoto na watu wazima. Chanjo ya influenza ni bora dhidi ya influenza A na B.[4][43] Taasisi ya Udhibiti na Uzuiaji wa Magonjwa imependekeza uchanjaji wa kila mwaka kwa kila mtu aliye na umri wa miezi 6 na zaidi.[44] Kuwapa wahudumu wa afya kingamaradhi hupunguza hatari ya nimonia ya virusi miongoni mwa wagonjwa wao.[39] Milipuko ya influenza inapotokea, dawa kama vile amantadine aurimantadine zinaweza kusaidia kuzuia ugonjwa huo.[45] Haijulikani kama zanamivir au oseltamivir ni bora kwa sababu kampuni inayotengeneza oseltamivir imedinda kutoa data ya majaribio kwa uchanganuzi wa kibinafsi.[46]
Chanjo dhidi ya Hemofilasi influenzae na Streptokokasi nimoniae zina ushahidi dhabiti wa kuunga mkono matumizi yake.[28] Kuwapa watoto chanjo dhidi ya streptokokasi numoniae kumepelekea kupungua kwa visa vya maambukizi haya kwa watu wazima kwa sababu wengi wao hupata maambukizi kutoka kwa watoto. Chanjo ya Streptokokasi nimoniae ya watu wazima ipo na imeweza kupunguza hatari ya ugonjwa vamizi wa numokokasi. [47] Chanjo zingine zinazokinga dhidi ya nimonia ni: kifaduro, tetekuwanga, na ukambi.[48]
Nyingine
[hariri | hariri chanzo]Kusitisha uvutaji wa sigara[35] na kupunguza uchafuzi wa hewa vyumbani, kama vile kupika kwa kuni vyumbani ausamadi, yote yamependekezwa.[8][10] Uvutaji wa sigara unaonekana kuwa ndicho kisababishi kikuu cha nimonia ya numokokasi kwa watu wazima wenye afya. [39] Usafi wa mikono na kukohoa kwenye mkono wa nguo kunaweza pia kuwa njia bora ya uzuiaji.[48] Uvaaji wa barakoa za upasuaji kwa walio wagonjwa pia unaweza kuzuia maradhi.[39]
Kutibu maradhi fiche (kama vile VVU/UKIMWI, kisukari melitasi, na utapiamlo) ipasavyo kunaweza kupunguza hatari ya nimonia.[10][48][49]Kwa watoto wa umri wa chini ya miezi 6 kunyonya bila kupewa chakula kingine chochote hupunguza hatari na ukali wa ugonjwa.[10] Kwa walio na VVU/UKIMWI na idadi ya CD4 chini ya seli 200 kwa kila uL, antibiotiki iitwayo trimethoprim/sulfamethoxazole hupunguza hatari ya Nimonia ya numosisitisi[50]huenda ikawa ni ya kufaa kwa walio na kingamwili dhaifu lakini wasio na VVU.[51]
Kuwachunguza wanawake wajawazito kwa Streptokokasi ya kundi B na Klamidia trakomatisi, na kutoa matibabu kwa antibiotiki, ikihitajika, hupunguza viwango vya nimonia kwa watoto wachanga;[52][53] mbinu za kuzuia maambukizi ya VVU kutoka kwa mama hadi kwa mtoto huenda zikafaa pia.[54]Efusheni ya mdomo na koo la watoto wachanga waliochafuliwa kwa kiowevu cha amnioni chenye mekoniamu haijaweza kupunguza kiwango cha nimonia ya aspiresheni na huenda ikasababisha madhara,[55] hivyo basi, tendo hili halipendekezwi katika hali nyingi.[55] Kwa wazee wadhaifu, huduma nzuri ya afya ya mdomoni inaweza kupunguza hatari ya nimonia ya aspiresheni.[56]
Udhibiti
[hariri | hariri chanzo]| CURB-65 | |
|---|---|
| Symptom | Points |
| Confusion | |
| Urea>7 mmol/l | |
| Respiratory rate>30 | |
| SBP <90mmHg, DBP<60mmHg | |
| Age>=65 | |
Kwa kawaida, antibiotiki za mdomoni, kupumzika, dawa za analijesiki, na viowevu ni bora kwa afueni kamili.[35] Hata hivyo, walio na matatizo mengine ya kiafya, wazee au walio na tatizo kubwa la kupumua wanaweza kuhitaji utunzaji wa hali ya juu. Ikiwa dalili zitaendelea kuzorota, nimonia hiyo haiwezi kuisha kwa matibabu ya nyumbani, au matatizo yatokee, huenda kulazwa hospitalini kukahitajika.[35] Kote ulimwengumi, takriban asilimia 7-13 ya visa kwa watoto hupelekea kulazwa hospitalini[8]ilhali katika nchi zilizostawi, kati ya asilimia 22 na 42 ya watu wazima walio na nimonia waliyopata katika jamii hulazwa.[35] Matokeo ya CURB-65 ni muhimu kwa kuamua hitaji la kulazwa kwa watu wazima.[35] Ikiwa matokeo ni 0 au 1 watu wanaweza kudhibitiwa nyumbani kikamilifu, yakiwa 2, kulazwa hospitalini kwa muda mfupi au utunzaji zaidi wa kufuatilia wa karibu unahitajika. Yakiwa 3-5, kulazwa hospitalini kunapendekezwa.[35] Kwa watoto walio na tatizo la kupumua au kiwango cha oksijeni chini ya asilimia 90 wanafaa kulazwa hospitalini.[57] Manufaa ya fiziotherapi ya kifua kwa nimonia bado hayajabainishwa. [58]Uingizaji hewa kwa barakoa huenda ukawanufaisha waliolazwa kwenye kitengo cha wagonjwa mahututi.[59]Dawa ya kikohozi ya kununuliwa madukani haijaweza kusaidiaref [60] wala matumizi ya zinki kwa watoto.[61]Hakuna ushahidi wa kutosha wa mukolitiki.[60]
Ya bakteria
[hariri | hariri chanzo]Antibiotiki huboresha matokeo kwa walio na nimonia ya bakteria.[62] Aina ya antibiotiki mwanzoni hutegemea hali ya mtu aliyeathiriwa, kama vile umri, afya yake wakati huo, na eneo ambapo maambukizi yalipatikana. Nchini Uingereza matibabu ya jarabati pamoja na amoxicillin yamependekezwa kama awamu ya kwanza ya nimonia inayoambukiza katika jamii, pamoja na doxycycline au clarithromycin kama aina mbadala.[35] Kaskazini mwa Marekani, ambapo aina mahususi za nimonia inayoambukiza katika jamii hutokea sana, macrolide (kama vile azithromycin auerythromycin), na doxycycline zimechukua mahali pa amoxicillin kama awamu ya kwanza ya matibabu kwa watu wazima wasiolazwa hospitalini.[19][63] Kwa watoto walio na dalili ndogo au kiasi, amoxicillin husalia katika awamu ya kwanza.[57] Matumizi ya fluoroquinolones katika visa visivyo tata yamewekewa vikwazo kwa sababu ya madhara yake na kusababisha upinzani kwa mujibu wa kutokuwa kwao na faida kubwa ya kimatibabu.[19][64]Muda wa matibabu kikawaida umekuwa siku saba hadi kumi, lakini ushaidi unaoongezeka unaonyesha kuwa yale ya muda mfupi (siku tatu hadi tano) vile vile ni bora.[65] Iliyopendekezwa kwa nimonia inayoambukiza hospitalini ni awamu ya tatu na ya nne ya cephalosporins, carbapenem, fluoroquinolones, aminoglycosides, navancomycin.[66]Mara kwa mara antibiotiki hizi hupewa ndani ya mshipa na kutumiwa kwa mchanganyiko.[66]kwa wale wanaotibiwa hospitalini, zaidi ya asilimia 90 hupata nafuu baada ya antibiotiki za kwanza.[16]
ya virusi
[hariri | hariri chanzo]Vizuia nuraminidesi vinaweza kutumiwa kutibu nimonia ya virusi inayosababishwa na virusi vya influenza (influenza A nainfluenza B).[4] Hakuna tiba za kinzavirusi maalum zinazopendekezwa kwa aina zingine za nimonia za virusi zinazoambukiza katika jamii vikiwemo virusi vya korona vya SARs, virusi vya adeno, virusi vya hanta, na virusi vya parainfluenza.[4] Influenza A inaweza kutibiwa kwa rimantadine au amantadine, ilhali influenza A au B inaweza kutibiwa kwa oseltamivir, zanamivir au peramivir.[4]Dawa hizi zina matokeo bora zikianzishwa katika saa 48 za kuanza kwa dalili.[4] Aina nyingi za influenza A ya H5N1, ambayo pia hujulikana kama homa ya ndege zimeonyesha ukinzani kwa rimantadine na amantadine.[4] Matumizi ya antibiotiki kwa nimonia ya virusi yanapendekezwa na baadhi ya wataalam kwa kuwa ni vigumu kufutilia mbali maambukizi yanayotatiza ya bakteria[4] Shirika la Kifua la Uingereza linapendekeza kuwa antibiotiki zisitumiwe kwa ugonjwa usio mkali.[4] Matumizi ya kotikosteroidi yana utata.[4]
Aspiresheni
[hariri | hariri chanzo]Kwa ujumla, numonitisi ya aspiresheni hutibiwa kwa kiasi kwa antibiotiki za nimonia ya aspiresheni tu.[67] Aina ya antibiotiki itakayotumiwa itategemea mambo kadhaa, yakiwemo kimelea kinachodhaniwa kusababisha na iwapo nimonia iliambukiza kwenye jamii au katika mazingira ya hospitali. Aina zinazotumika sana ni clindamycin, mchanganyiko wa beta-lactam nametronidazole, au aminoglycoside.[68] Kotikosteroidi hutumika wakati mwingine kwa nimonia ya aspiresheni, lakini kuna ushahidi mdogo wa kuthibitisha ubora wazo.[67]
Prognosi
[hariri | hariri chanzo]Kwa matibabu, aina nyingi za nimonia ya bakteria zitadhibitiwa katika siku 3-6 .[69]Huchukua majuma machache kabla ya dalili nyingi kuisha. [69] Matokeo ya eksirei huonyesha kuisha kabisa katika majuma manne na kiwango cha vifo kupungua (chini ya asilimia 1).[9][70] Kwa wazee au watu walio na matatizo mengine ya mapafu, kupona kunaweza kuchukua zaidi ya majuma 12 . Kwa watu wanaohitaji kulazwa hospitalini, kiwango cha vifo kinaweza kuwa juu hadi kama asilimia 10 na kwa wale wanaohitaji uangalizi makini, kinaweza kufika asilimia 30-50.[9] Nimonia ndiyo maambukizi yanayopatikana hospitalini yanayotokea sana yanayosababisha kifo.[16] Kabla ya majilio ya antibiotiki, kiwango cha vifo kilikuwa asilimia 30 kwa waliolazwa hospitalini.[13]
Matatizo yanaweza kutokea hususan kwa wazee na walio na matatizo mengine ya kiafya.[70] Haya yanaweza kuwa haya miongoni mwa mengine: empiema, usaha kwenye mapafu, kuvimba na kuziba kwa bronkioli, sindromu ya matatizo makali ya upumuaji, sepsisi, na kuzorota kwa matatizo mengine ya kiafya.[70]
Kanuni za utabiri wa kiafya
[hariri | hariri chanzo]Kanuni za utabiri wa kiafya zimewekwa ili kutabiri kwa usahihi zaidi matokeo katika nimonia.[16] Kanuni hizi hutumika katika kuamua iwapo mtu huyo atalazwa hospitalini au la.[16]kutabiri
- Kielelezo cha ukali wa nimonia (au alama ya PSI )[16]
- Alama ya CURB-65, inayozingatia ukali wa dalili, magonjwa mengine yoyote [71]
Efusheni ya plura, empiema, na jipu
[hariri | hariri chanzo]
Katika nimonia kujikusanya kwa kiowevu inaweza kutokea kwenye nafasi inayozingira pafu.[72] Wakati mwingine, vimelea vitaambukiza kiowevu hiki na kusababisha empiema.[72] Ili kutofautisha empiema na efusheni ya paranimonia, kiowevu hicho kinaweza kuchukuliwa kwa sindano (thorasentesisi), na kuchunguzwa.[72] Ikithibitishwa kuwa kuna empiema, ufyonzaji kikamilifu wa kiowevu ni muhimu, mara nyingi kwa katheta ya ufyonzaji.[72] katika visa vikali vya empiema huenda upasuaji ukahitajika.[72] Kiowevu chenye maabukizi kisipofyonzwa, maambukizi yanaweza kukithiri kwa sababu antibiotiki hazipenyi vizuri kwenye kaviti ya plura. Ikiwa kiowevu hakina maambukizi, kinahitaji kufyonzwa ikiwa kinasababisha dalili au kinabaki kilivyo tu.[72]
Kwa hali nadra sana, bakteria kwenye pafu zitatengeneza kibonge cha kiowevu chenye maambukizi kiitwacho jipu la pafu.[72] Jipu kwenye pafu huonekana kwa eksirei ya kifua lakini mara kwa mara huitaji uchunguzi wa kielektroniki wa CT ya kifua ili kuthibitisha utambuzi.[72]Kwa kawaida jipu hutokea katika nimonia ya aspiresheni, na mara kwa mara huwa na aina nyingi tofauti za bakteria. Antibiotiki za muda mrefu hufaa mara nyingi kwa kutibu jipu la pafuni, lakini wakati mwingine ni lazima jipu hilo lifyonzwe kwa mpasuaji aumrediolojia.[72]
Matatizo ya upumuaji na mzunguko wa damu
[hariri | hariri chanzo]Nimonia inaweza kusababisha matatizo ya upumuaji kwa kuchochea sindromu ya matatizo makali ya upumuaji, inayotokana na mchanganyiko wa maambukizi na inflamesheniMapafu hujaa kiowevu kwa haraka na kushupaa. Kushupaa huku pamoja na ugumu mkubwa wa kuchukua oksijeni kutokana na kiowevu cha tundu la mapafu kunaweza kuhitaji vipindi virefu vya uingizaji hewa kwa mitambo ili kuongoka.[20]
Sepsisi ni tatizo linaloweza kutokea katika nimonia lakini hutokea tu kwa watu walio na kingamwili dhaifu aukiwango cha chini cha splenizimu. Vimelea vinavyohusika sana ni Streptokokasi numoniae, Haemofilasi influenzae na Klebsiela Numoniae. Visababishi vingine vya dalili vinavyopaswa kuzingatiwa ni kama infakti ya miokadia au kuziba kwa ateri za mapafu.[73]
Epidemiolojia
[hariri | hariri chanzo]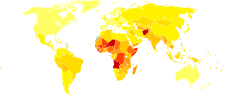
no data <100 100–700 700–1400 1400–2100 2100–2800 2800–3500 | 3500–4200 4200–4900 4900–5600 5600–6300 6300–7000 >7000 |
Nimonia ni maradhi yanayotokea sana yanayoathiri takriban milioni 450 za watu kwa mwaka na yanayotokea katika kila sehemu ya dunia.[4]Ni kisababishi kikubwa cha vifo katika kila rika ambapo husababisha milioni 4 (asilimia saba ya vifo vyote duniani) kila mwaka.[4][62] Viwango ni vya juu zaidi kwa watoto chini ya miaka mitano na watu wazima walio na umri wa zaidi ya miaka 75 .[4] Hutokea takriban mara tano zaidi katika ulimwengu unaostawi kuliko katikaulimwengu uliostawi.[4] Nimonia ya virusi huchangia takriban visa milioni 200 .[4] Nchini Marekani, katika mwaka wa 2009, nimonia ilikuwa kisababishi cha 8 kati ya visababishi vinavyoongoza vya vifo.[9]
Watoto
[hariri | hariri chanzo]Katika mwaka wa 2008, nimonia ilitokea katika takriban watoto milioni 156 (milioni 151 katika ulimwengu unaostawi na milioni 5 katika ulimwengu uliostawi).[4] Ilisababisha vifo milioni 1.6 au asilimia 28-34 ya vifo vya waliokuwa chini ya miaka mitano, ambapo asilimia 95 vilitokea katika ulimwengu unaostawi.[4][8]Nchi zilizoathiriwa pakubwa na ugonjwa huu ni: India (milioni 43 ), Uchina (milioni 21 ) na Pakistan (milioni 10 ).[75] Ndicho kisababishi kikuu cha vifo vya watoto katika nchi zenye mapato ya chini.[4][62]Vingi vya vifo hivi hutokea katika kipindi cha uchanga. Shirika la Afya Duniani linakadiria kuwa kimoja kati ya vifo vitatu vya watoto wachanga hutokana na nimonia.[76] Takriban nusu ya vifo hivi vinaweza kuzuiliwa kinadharia, kwa sababu husababishwa na bakteria ambayo chanjo yake thabiti ipo.[77]
Historia
[hariri | hariri chanzo]
Nimonia imekuwa ungonjwa wa kawaida katika historia ya binadamu.[78] Dalili zilielezwa na Hippocrates (c. 460 BC – 370 BC):[78]"Kwa hivyo athari za perinimonia na kuvimba kwa plura zinapaswa kuchunguzwa: Ikiwa kiwango cha juu cha joto ni kikali, na ikiwa kuna maumivu kwa mojawapo ya pande au pande zote, na ikiwa kuna kikohozi akipumua nje, na sputa ya inayotolewa ni ya rangi ya kimanjano au samawati au vile vile iwe nyepesi, yenye povu na yenye rangi nyingi, au kuwa na sifa nyingine yoyote tofauti na za kawaida... Nimonia inapofikia upeo wake, hali hiyo huwa imezidi utatuzi asipotibiwa na ni mbaya akiwa na disnia na mkojo mwepesi na wenye harufu kali, na jasho likitoka shingoni na kichwani, kwani jasho kama hili ni baya, inavyotokana na ukosefu wa hewa, miparuzo na ukali wa ugonjwa unaokithiri".[79] Hata hivyo, Hippocrates aliita nimonia ugonjwa "uliopewa jina na watu wa kale". Pia aliripoti matokeo ya efusheni ya ufyonzaji wa empiema. Maimonides (1135–1204 AD) alitoa wazo: "Dalili za kimsingi zinazotokea katika nimonia na zisizo na upungufu ni kama zifuatazo: kiwango cha juu cha joto kisicho kikali, maumivu ya mchomo ya plura kwenye upande, pumzi fupi za haraka, mpwito wa ateri usio wa kawaida na kikohozi".[80] Maelezo haya ya kiafya yanafanana na yale yaliyo katika vitabu vya kiada vya kisasa na yaliangazia ukubwa wa maarifa ya kitabibu kupitiaEnzi za kati hadi katika karne ya 19.
Edwin Klebs ndiye aliyekuwa wa kwanza kuchunguza na kuona bakteria kwenye njia za hewa za watu waliofariki kutokana na nimonia katika mwaka wa 1875.[81] Utafiti wa kwanza uliotambua visababishi viwili vikuu vya nimonia ya bakteriaStreptokokasi numoniae na Klebsiela numoniae ulifanywa na Carl Friedländer[82] na Albert Fränkel[83] katika mwaka wa 1882 na 1884 mtawalia. Utafiti wa kwanza wa Friedländer ulitanguliza Doa la gram, uchunguzi wa kimsingi wa maabarani ambao bado unatumiwa kutambua na kuainisha bakteria. Makala ya Christian Gram yaliyoeleza utaratibu huu katika mwaka wa 1884 yalisaidia kutofautisha hizo bakteria mbili na kudhibitisha kuwa nimonia inaweza kusababishwa na zaidi ya kimelea kimoja.[84]+/` 3
William Osler, anayejulikana kama, "baba wa uganga wa kisasa", alitambua vifo na ulemavu unaosababishwa na nimonia huku akiieleza kama "nahodha wa visababishi vya vifo" katika mwaka wa 1918 kwa sababu ilikuwa imezidi kifua kikuu kama mojawapo ya visababishi vikuu vya vifo wakati huo. Msemo huu ulianzishwa na John Bunyan akirejelea "uharibifu" (kifua kikuu)[85][86] Osler pia alieleza nimonia kama "rafiki ya mzee" kwa sababu mara nyingi kifo kilikuwa cha haraka na kisicho na maumivu kulipokuwa na njia nyingi za kufa polepole zenye maumivu.[13]
Uvumbuzi zaidi katika miaka ya 1900 uliboresha matokeo kwa waliokuwa na nimonia. Kwa majilio ya penicillin na antibiotiki zingine, mbinu za kisasa za upasuaji, na uangalizi makini wa wagonjwa katika karneya 20, vifo vitokanavyo na nimonia vilivyokuwa vimefika asilimia 30 vilipungua sana katika ulimwengu uliostawi. Uchanjaji wa watoto wachanga dhidi ya Haemofilasi influenzae B ulianza katika mwaka wa 1988 na kusababisha kupungua pakubwa kwa visa baadaye.[87] Uchanjaji dhidi ya Streptokokasi numoniae kwa watu wazima ulianza katika mwaka wa 1977 na kwa watoto katika mwaka wa 2000, na kusababisha kupungua sawa.[88]
Jamii na Utamaduni
[hariri | hariri chanzo]Kutokana na ongezeko la ugonjwa katika nchi zinazostawi na kiwango cha chini cha uhamasishaji mdogo kuhusu ugonjwa huo katika nchi zilizostawi, jamii ya afya ya kimataifa imetenga tarehe 12Novemba kuwa Siku ya Nimonia Ulimwenguni, siku ambapo wananchi wanaojali na watunga sera huchukua hatua dhidi ya ugonjwa huo.[89] Gharama ya kiuchumi ulimwenguni ya nimonia inayoambukiza kutoka kwa jamii imekadiriwa kuwa dola bilioni 17 .[9]
Tanbihi
[hariri | hariri chanzo]- ↑ 1.0 1.1 McLuckie, [editor] A. (2009). Respiratory disease and its management. New York: Springer. uk. 51. ISBN 978-1-84882-094-4.
{{cite book}}:|first=has generic name (help) - ↑ Leach, Richard E. (2009). Acute and Critical Care Medicine at a Glance (tol. la 2nd). Wiley-Blackwell. ISBN 1-4051-6139-6. Iliwekwa mnamo 2011-04-21.
- ↑ Osler, William (1901). Principles and Practice of Medicine, 4th Edition. New York: D. Appleton and Company. uk. 108. Ilihifadhiwa kwenye nyaraka kutoka chanzo mnamo 2007-07-08. Iliwekwa mnamo 2013-11-28.
{{cite book}}: Unknown parameter|dead-url=ignored (|url-status=suggested) (help) - ↑ 4.00 4.01 4.02 4.03 4.04 4.05 4.06 4.07 4.08 4.09 4.10 4.11 4.12 4.13 4.14 4.15 4.16 4.17 4.18 4.19 4.20 4.21 4.22 4.23 Ruuskanen, O (2011-04-09). "Viral pneumonia". Lancet. 377 (9773): 1264–75. doi:10.1016/S0140-6736(10)61459-6. PMID 21435708.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ George, Ronald B. (2005). Chest medicine : essentials of pulmonary and critical care medicine (tol. la 5th ed.). Philadelphia, PA: Lippincott Williams & Wilkins. uk. 353. ISBN 9780781752732.
{{cite book}}:|edition=has extra text (help) - ↑ 6.0 6.1 Tintinalli, Judith E. (2010). Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: McGraw-Hill Companies. uk. 480. ISBN 0-07-148480-9.
- ↑ 7.0 7.1 7.2 7.3 7.4 Hitilafu ya kutaja: Invalid
<ref>tag; no text was provided for refs namedBMJ06 - ↑ 8.00 8.01 8.02 8.03 8.04 8.05 8.06 8.07 8.08 8.09 8.10 8.11 Singh, V (Machi 2011). "Pneumonia — management in the developing world". Paediatric respiratory reviews. 12 (1): 52–9. doi:10.1016/j.prrv.2010.09.011. PMID 21172676.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ 9.00 9.01 9.02 9.03 9.04 9.05 9.06 9.07 9.08 9.09 9.10 9.11 9.12 9.13 9.14 9.15 9.16 9.17 9.18 9.19 Nair, GB (Novemba 2011). "Community-acquired pneumonia: an unfinished battle". The Medical clinics of North America. 95 (6): 1143–61. doi:10.1016/j.mcna.2011.08.007. PMID 22032432.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ 10.0 10.1 10.2 10.3 10.4 10.5 10.6 "Pneumonia (Fact sheet N°331)". World Health Organization. Agosti 2012.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ Darby (Oktoba 2008). "Could it be Legionella?". Australian family physician. 37 (10): 812–5. PMID 19002299.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help); Unknown parameter|kwanza=ignored (help) - ↑ Ortqvist, A (Desemba 2005). "Streptococcus pneumoniae: epidemiology, risk factors, and clinical features". Seminars in respiratory and critical care medicine. 26 (6): 563–74. doi:10.1055/s-2005-925523. PMID 16388428.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ 13.0 13.1 13.2 13.3 13.4 13.5 13.6 13.7 13.8 Ebby, Orin (2005). "Community-Acquired Pneumonia: From Common Pathogens To Emerging Resistance". Emergency Medicine Practice. 7 (12).
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Lowe, J. F.; Stevens, Alan (2000). Pathology (tol. la 2nd). St. Louis: Mosby. uk. 197. ISBN 0-7234-3200-7.
{{cite book}}: CS1 maint: multiple names: authors list (link) - ↑ Snydman, editors, Raleigh A. Bowden, Per Ljungman, David R. (2010). Transplant infections (tol. la 3rd). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. uk. 187. ISBN 978-1-58255-820-2.
{{cite book}}:|first=has generic name (help)CS1 maint: multiple names: authors list (link) - ↑ 16.0 16.1 16.2 16.3 16.4 16.5 16.6 16.7 16.8 Murray and Nadel (2010). Chapter 32.
- ↑ Eom, CS (22 Februari 2011). "Use of acid-suppressive drugs and risk of pneumonia: a systematic review and meta-analysis". CMAJ : Canadian Medical Association journal = journal de l'Association medicale canadienne. 183 (3): 310–9. doi:10.1503/cmaj.092129. PMC 3042441. PMID 21173070.
{{cite journal}}: Missing pipe in:|journal=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ 18.0 18.1 18.2 18.3 18.4 18.5 18.6 18.7 18.8 Sharma, S (Mei 2007). "Radiological imaging in pneumonia: recent innovations". Current Opinion in Pulmonary Medicine. 13 (3): 159–69. doi:10.1097/MCP.0b013e3280f3bff4. PMID 17414122.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ 19.0 19.1 19.2 Anevlavis S (2010). "Community acquired bacterial pneumonia". Expert Opin Pharmacother. 11 (3): 361–74. doi:10.1517/14656560903508770. PMID 20085502.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help); Unknown parameter|monthi=ignored (help) - ↑ 20.00 20.01 20.02 20.03 20.04 20.05 20.06 20.07 20.08 20.09 Murray and Nadel (2010). Chapter 31.
- ↑ 21.0 21.1 Figueiredo LT (2009). "Viral pneumonia: epidemiological, clinical, pathophysiological and therapeutic aspects". J Bras Pneumol. 35 (9): 899–906. doi:10.1590/S1806-37132009000900012. PMID 19820817.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ 22.0 22.1 Behera, D. (2010). Textbook of pulmonary medicine (tol. la 2nd). New Delhi: Jaypee Brothers Medical Pub. ku. 391–394. ISBN 8184487495.
- ↑ 23.0 23.1 Maskell, Nick (2009). Oxford desk reference. Oxford: Oxford University Press. uk. 196. ISBN 9780199239122.
{{cite book}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ 24.0 24.1 24.2 24.3 24.4 24.5 Murray and Nadel (2010). Chapter 37.
- ↑ Vijayan, VK (2009 May). "Parasitic lung infections". Current opinion in pulmonary medicine. 15 (3). PMID 19276810.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|kurasa=ignored (help) - ↑ Clinical infectious diseases : a practical approach. New York, NY [u.a.]: Oxford Univ. Press. 1999. uk. 833. ISBN 978-0-19-508103-9.
{{cite book}}:|first=has generic name (help);|first=missing|last=(help) - ↑ Diffuse parenchymal lung disease : ... 47 tables (tol. la [Online-Ausg.]). Basel: Karger. 2007. uk. 4. ISBN 978-3-8055-8153-0.
{{cite book}}:|first=has generic name (help);|first=missing|last=(help)CS1 maint: multiple names: authors list (link) - ↑ 28.0 28.1 Ranganathan, SC (Februari 2009). "Pneumonia and other respiratory infections". Pediatric clinics of North America. 56 (1): 135–56, xi. doi:10.1016/j.pcl.2008.10.005. PMID 19135585.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ 29.0 29.1 al.], editors, Gary R. Fleisher, Stephen Ludwig ; associate editors, Richard G. Bachur ... [et (2010). Textbook of pediatric emergency medicine (tol. la 6th ed.). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins Health. uk. 914. ISBN 1605471593.
{{cite book}}:|edition=has extra text (help);|first=has generic name (help)CS1 maint: multiple names: authors list (link) - ↑ Hammer, edited by Stephen J. McPhee, Gary D. (2010). Pathophysiology of disease : an introduction to clinical medicine (tol. la 6th ed.). New York: McGraw-Hill Medical. ku. Chapter 4. ISBN 0071621679.
{{cite book}}:|edition=has extra text (help);|first=has generic name (help)CS1 maint: multiple names: authors list (link) - ↑ 31.0 31.1 Fein, Alan (2006). Diagnosis and management of pneumonia and other respiratory infections (tol. la 2nd ed.). Caddo, OK: Professional Communications. ku. 28–29. ISBN 1884735630.
{{cite book}}:|edition=has extra text (help) - ↑ Kumar, Vinay (2010). Robbins and Cotran pathologic basis of disease (tol. la 8th ed.). Philadelphia, PA: Saunders/Elsevier. ku. Chapter 15. ISBN 1416031219.
{{cite book}}:|edition=has extra text (help) - ↑ 33.0 33.1 Lynch, T (2010-08-06). Huicho, Luis (mhr.). "A systematic review on the diagnosis of pediatric bacterial pneumonia: when gold is bronze". PLoS ONE. 5 (8): e11989. doi:10.1371/journal.pone.0011989. PMC 2917358. PMID 20700510.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: unflagged free DOI (link) - ↑ 34.0 34.1 Ezzati, edited by Majid (2004). Comparative quantification of health risks. Genève: Organisation mondiale de la santé. uk. 70. ISBN 978-92-4-158031-1.
{{cite book}}:|first=has generic name (help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ 35.00 35.01 35.02 35.03 35.04 35.05 35.06 35.07 35.08 35.09 35.10 35.11 35.12 35.13 Lim, WS (Oktoba 2009). "BTS guidelines for the management of community acquired pneumonia in adults: update 2009". Thorax. 64 (Suppl 3): iii1–55. doi:10.1136/thx.2009.121434. PMID 19783532.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ Saldías, F (Aprili 2007). "[Predictive value of history and physical examination for the diagnosis of community-acquired pneumonia in adults: a literature review]". Revista medica de Chile. 135 (4): 517–28. PMID 17554463.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ 37.0 37.1 Call, SA (2005-02-23). "Does this patient have influenza?". JAMA: the Journal of the American Medical Association. 293 (8): 987–97. doi:10.1001/jama.293.8.987. PMID 15728170.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Helms, editors, William E. Brant, Clyde A. Fundamentals of diagnostic radiology (tol. la 4th ed.). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins. uk. 435. ISBN 9781608319114.
{{cite book}}:|edition=has extra text (help);|first=has generic name (help)CS1 maint: multiple names: authors list (link) - ↑ 39.0 39.1 39.2 39.3 {{cite journal|last=Mandell|first=LA|coauthors=Wunderink, RG; Anzueto, A; Bartlett, JG; Campbell, GD; Dean, NC; Dowell, SF; File TM, Jr; Musher, DM; Niederman, MS; Torres, A; Whitney, CG; Infectious Diseases Society of, America; American Thoracic, Society|title=Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults|journal=Clinical infectious diseases : an official publication of the Infectious Diseases Society of America|date=1 March 2007 |volume=44 |issue=Suppl 2|pages=S27–72|pmid=17278083|doi=10.1086/511159}}
- ↑ Stedman's medical dictionary (tol. la 28th). Philadelphia: Lippincott Williams & Wilkins. 2006. ISBN 978-0-7817-6450-6.
- ↑ Dunn, L (2005 June 29-July 5). "Pneumonia: classification, diagnosis and nursing management". Nursing standard (Royal College of Nursing (Great Britain) : 1987). 19 (42): 50–4. PMID 16013205.
{{cite journal}}: Check date values in:|date=(help) - ↑ organization, World health (2005). Pocket book of hospital care for children : guidelines for the management of common illnesses with limited resources. Geneva: World Health Organization. uk. 72. ISBN 978-92-4-154670-6.
- ↑ Jefferson, T (2010-07-07). Jefferson, Tom (mhr.). "Vaccines for preventing influenza in healthy adults". Cochrane database of systematic reviews (7): CD001269. doi:10.1002/14651858.CD001269.pub4. PMID 20614424.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ "Seasonal Influenza (Flu)". Center for Disease Control and Prevention. Iliwekwa mnamo 29 Juni 2011.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ Jefferson T (2004). Jefferson, Tom (mhr.). "Amantadine and rimantadine for preventing and treating influenza A in adults". Cochrane Database Syst Rev (3): CD001169. doi:10.1002/14651858.CD001169.pub2. PMID 15266442.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Jefferson, T (18 Januari 2012). Jefferson, Tom (mhr.). "Neuraminidase inhibitors for preventing and treating influenza in healthy adults and children". Cochrane database of systematic reviews. 1: CD008965. doi:10.1002/14651858.CD008965.pub3. PMID 22258996.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ Moberley, SA (2008-01-23). Andrews, Ross M (mhr.). "Vaccines for preventing pneumococcal infection in adults". Cochrane database of systematic reviews (1): CD000422. doi:10.1002/14651858.CD000422.pub2. PMID 18253977.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ 48.0 48.1 48.2 "Pneumonia Can Be Prevented — Vaccines Can Help". Centers for Disease Control and Prevention. Iliwekwa mnamo 22 Oktoba 2012.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ Gray, DM (Mei 2010). "Community-acquired pneumonia in HIV-infected children: a global perspective". Current opinion in pulmonary medicine. 16 (3): 208–16. doi:10.1097/MCP.0b013e3283387984. PMID 20375782.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ Huang, L (Juni 2011). "HIV-associated Pneumocystis pneumonia". Proceedings of the American Thoracic Society. 8 (3): 294–300. doi:10.1513/pats.201009-062WR. PMC 3132788. PMID 21653531.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ Green H, Paul M, Vidal L, Leibovici L (2007). Green, Hefziba (mhr.). "Prophylaxis for Pneumocystis pneumonia (PCP) in non-HIV immunocompromised patients". Cochrane Database Syst Rev (3): CD005590. doi:10.1002/14651858.CD005590.pub2. PMID 17636808.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Taminato, M (Novemba–Desemba 2011). "Screening for group B Streptococcus in pregnant women: a systematic review and meta-analysis". Revista latino-americana de enfermagem. 19 (6): 1470–8. PMID 22249684.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ Darville, T (Oktoba 2005). "Chlamydia trachomatis infections in neonates and young children". Seminars in pediatric infectious diseases. 16 (4): 235–44. doi:10.1053/j.spid.2005.06.004. PMID 16210104.
{{cite journal}}: CS1 maint: date auto-translated (link) - ↑ Global Action Plan for Prevention and Control of Pneumonia (GAPP) (PDF). World Health Organization. 2009. Ilihifadhiwa kwenye nyaraka kutoka chanzo (PDF) mnamo 2013-10-17. Iliwekwa mnamo 2013-11-28.
- ↑ 55.0 55.1 Roggensack, A (Aprili 2009). "Management of meconium at birth". Journal of obstetrics and gynaecology Canada : JOGC = Journal d'obstetrique et gynecologie du Canada : JOGC. 31 (4): 353–4, 355–7. PMID 19497156.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ van der Maarel-Wierink, CD (6 Machi 2012). "Oral health care and aspiration pneumonia in frail older people: a systematic literature review". Gerodontology: no. doi:10.1111/j.1741-2358.2012.00637.x. PMID 22390255.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ 57.0 57.1 Bradley, JS (2011-08-31). "The Management of Community-Acquired Pneumonia in Infants and Children Older Than 3 Months of Age: Miongozo ya Mazoezi ya Kimatibabu yaliyotolewa na Chama cha Magonjwa ya Watoto Ambukizi na Chama cha Magonjwa Ambukizi cha Marekani". Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. 53 (7): e25–76. doi:10.1093/cid/cir531. PMID 21880587.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Yang, M (2010-02-17). Dong, Bi Rong (mhr.). "Chest physiotherapy for pneumonia in adults". Cochrane database of systematic reviews (2): CD006338. doi:10.1002/14651858.CD006338.pub2. PMID 20166082.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Zhang, Y (14 Machi 2012). Dong, Bi Rong (mhr.). "Oxygen therapy for pneumonia in adults". Cochrane database of systematic reviews. 3: CD006607. doi:10.1002/14651858.CD006607.pub4. PMID 22419316.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ 60.0 60.1 Chang CC, Cheng AC, Chang AB (2012). Chang, Christina C (mhr.). "Over-the-counter (OTC) medications to reduce cough as an adjunct to antibiotics for acute pneumonia in children and adults". Cochrane Database Syst Rev. 2: CD006088. doi:10.1002/14651858.CD006088.pub3. PMID 22336815.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Haider, BA (5 Oktoba 2011). Bhutta, Zulfiqar A (mhr.). "Zinc supplementation as an adjunct to antibiotics in the treatment of pneumonia in children 2 to 59 months of age". Cochrane database of systematic reviews (10): CD007368. doi:10.1002/14651858.CD007368.pub2. PMID 21975768.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ 62.0 62.1 62.2 Kabra SK (2010). Kabra, Sushil K (mhr.). "Antibiotics for community-acquired pneumonia in children". Cochrane Database Syst Rev. 3 (3): CD004874. doi:10.1002/14651858.CD004874.pub3. PMID 20238334.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Lutfiyya MN (2006). "Diagnosis and treatment of community-acquired pneumonia" (PDF). Am Fam Physician. 73 (3): 442–50. PMID 16477891.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help); Unknown parameter|month=ignored (help) - ↑ Eliakim-Raz, N (12 Septemba 2012). Eliakim-Raz, Noa (mhr.). "Empiric antibiotic coverage of atypical pathogens for community-acquired pneumonia in hospitalized adults". Cochrane database of systematic reviews. 9: CD004418. doi:10.1002/14651858.CD004418.pub4. PMID 22972070.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ Scalera NM (2007). "How long should we treat community-acquired pneumonia?". Curr. Opin. Infect. Dis. 20 (2): 177–81. doi:10.1097/QCO.0b013e3280555072. PMID 17496577.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help); Unknown parameter|month=ignored (help) - ↑ 66.0 66.1 American Thoracic Society; Infectious Diseases Society of America (2005). "Guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcare-associated pneumonia". Am J Respir Crit Care Med. 171 (4): 388–416. doi:10.1164/rccm.200405-644ST. PMID 15699079.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ 67.0 67.1 Marik, PE (Mei 2011). "Pulmonary aspiration syndromes". Current Opinion in Pulmonary Medicine. 17 (3): 148–54. doi:10.1097/MCP.0b013e32834397d6. PMID 21311332.
{{cite journal}}: CS1 maint: date auto-translated (link) - ↑ O'Connor S (2003). "Aspiration pneumonia and pneumonitis". Australian Prescriber. 26 (1): 14–7. Ilihifadhiwa kwenye nyaraka kutoka chanzo mnamo 2009-07-09. Iliwekwa mnamo 2013-11-28.
- ↑ 69.0 69.1 Behera, D. (2010). Textbook of pulmonary medicine (tol. la 2nd). New Delhi: Jaypee Brothers Medical Pub. ku. 296–297. ISBN 9788184487497.
- ↑ 70.0 70.1 70.2 Cunha (2010). Pages6-18.
- ↑ Rello, J (2008). "Demographics, guidelines, and clinical experience in severe community-acquired pneumonia". Critical care (London, England). 12 Suppl 6: S2. PMID 19105795.
- ↑ 72.0 72.1 72.2 72.3 72.4 72.5 72.6 72.7 72.8 Yu, H (2011 Mar). "Management of pleural effusion, empyema, and lung abscess". Seminars in interventional radiology. 28 (1): 75–86. PMID 22379278.
{{cite journal}}: Check date values in:|date=(help) - ↑ Cunha (2010). Pages 250-251.
- ↑ "WHO Disease and injury country estimates". World Health Organization (WHO). 2004. Iliwekwa mnamo 11 Novemba 2009.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ Rudan, I (Mei 2008). "Epidemiology and etiology of childhood pneumonia". Bulletin of the World Health Organization. 86 (5): 408–16. doi:10.2471/BLT.07.048769. PMC 2647437. PMID 18545744.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help)CS1 maint: date auto-translated (link) - ↑ Garenne M (1992). "The magnitude of mortality from acute respiratory infections in children under 5 years in developing countries". World Health Stat Q. 45 (2–3): 180–91. PMID 1462653.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ WHO (1999). "Pneumococcal vaccines. WHO position paper". Wkly. Epidemiol. Rec. 74 (23): 177–83. PMID 10437429.
- ↑ 78.0 78.1 al.], Ralph D. Feigin ... [et (2003). Textbook of pediatric infectious diseases (tol. la 5th). Philadelphia: W. B. Saunders. uk. 299. ISBN 978-0-7216-9329-3.
- ↑ Hippocrates On Acute Diseases wikisource link
- ↑ Maimonides, Fusul Musa ("Pirkei Moshe").
- ↑ Klebs E (1875-12-10). "Beiträge zur Kenntniss der pathogenen Schistomyceten. VII Die Monadinen". Arch. Exptl. Pathol. Parmakol. 4 (5/6): 40–488.
- ↑ Friedländer C (1882-02-04). "Über die Schizomyceten bei der acuten fibrösen Pneumonie". Virchow's Arch pathol. Anat. U. Physiol. 87 (2): 319–324. doi:10.1007/BF01880516.
- ↑ Fraenkel A (1884-04-21). "Über die genuine Pneumonie, Verhandlungen des Congress für innere Medicin". Dritter Congress. 3: 17–31.
- ↑ Gram C (1884-03-15). "Über die isolierte Färbung der Schizomyceten in Schnitt- und Trocken-präparaten". Fortschr. Med. 2 (6): 185–9.
- ↑ al.], edited by J.F. Tomashefski, Jr ... [et (2008). Dail and Hammar's pulmonary pathology (tol. la 3rd). New York: Springer. uk. 228. ISBN 978-0-387-98395-0.
{{cite book}}:|first=has generic name (help)CS1 maint: multiple names: authors list (link) - ↑ William Osler, Thomas McCrae (1920). The principles and practice of medicine: designed for the use of practitioners and students of medicine (tol. la 9th). D. Appleton. uk. 78.
One of the most widespread and fatal of all acute diseases, pneumonia has become the "Captain of the Men of Death," to use the phrase applied by John Bunyan to consumption.
{{cite book}}: External link in|quote= - ↑ Adams WG (1993). "Decline of childhood Haemophilus influenzae type B (Hib) disease in the Hib vaccine era". JAMA. 269 (2): 221–6. doi:10.1001/jama.269.2.221. PMID 8417239.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help); Unknown parameter|month=ignored (help) - ↑ Whitney CG (2003). "Decline in invasive pneumococcal disease after the introduction of protein-polysaccharide conjugate vaccine". N. Engl. J. Med. 348 (18): 1737–46. doi:10.1056/NEJMoa022823. PMID 12724479.
{{cite journal}}: Unknown parameter|coauthors=ignored (|author=suggested) (help); Unknown parameter|month=ignored (help) - ↑ "World Pneumonia Day Official Website". World Pneumonia Day Official Website. Fiinex. Ilihifadhiwa kwenye nyaraka kutoka chanzo mnamo 2011-09-02. Iliwekwa mnamo 13 Agosti 2011.
{{cite web}}: CS1 maint: date auto-translated (link)
Marejeo
[hariri | hariri chanzo]- Murray and Nadel's textbook of respiratory medicine (tol. la 5th). Philadelphia, PA: Saunders/Elsevier. 2010. ISBN 1416047107.
{{cite book}}:|first=missing|last=(help) - Cunha, edited by Burke A. (2010). Pneumonia essentials (tol. la 3rd ed.). Sudbury, MA: Physicians' Press. ISBN 0763772208.
{{cite book}}:|edition=has extra text (help);|first=has generic name (help)
Viungo vya nje
[hariri | hariri chanzo]- Nimonia katika Open Directory Project
- Pages with reference errors
- Pages using the JsonConfig extension
- CS1 errors: generic name
- CS1 errors: unsupported parameter
- CS1 errors: extra text: edition
- CS1 maint: date auto-translated
- CS1 maint: multiple names: authors list
- CS1 errors: missing pipe
- CS1 errors: dates
- CS1 errors: missing name
- CS1 maint: unflagged free DOI
- CS1: long volume value
- CS1 errors: external links
- Articles with hAudio microformats
- Maradhi ya kuambukiza
- Magonjwa ya bakteria
- Mapafu
